,,Los electrocardiogramas, esa gran asignatura pendiente entre muchas enfermeras. En ocasiones parece que estamos leyendo un jeroglífico y tenemos miedo de no ver algo importante o ver cosas donde no las hay. Siempre me ha fascinado la electrocardiografía por ser una herramienta tan útil, indolora y barata, pero reconozco que a veces nos centramos tanto en el papel que nos olvidamos que solo son las líneas que dibujan la actividad de un corazón de un paciente.
En interpretación de ECG hay dos lemas fundamentales:
– Hay que ser sistemáticos y ordenados en el análisis.
– Lo que sale en el papel tiene que ser contrastado con la clínica del paciente (que es lo realmente importante).
Este viernes 29 de septiembre se celebra el Día mundial del corazón, y en su honor vamos a analizar un caso.
Marisa es una mujer de 54 años que acude a urgencias por epigastralgia y angustia. Ayer por la mañana le comunicaron que su hermana había tenido una recaída en el cáncer de colon que tenía hace 2 años. La trae su hijo porque dice que no puede comer, que desde ayer por la noche está con molestias en el estómago y muy ansiosa. Ha tomado antiácidos, pero no ha mejorado. Esta mañana estaba pálida y sudorosa y se ha asustado, por eso, la trae a urgencias.
Marisa tiene los siguientes antecedentes: HTA desde hace 8 años, según indican, bien controlada, histerectomía hace 20 años, hernia de hiato.
Define su dolor de la siguiente manera:
Dolor punzante en el estómago (se señala debajo del apéndice xifoides) que le llega hasta atrás, no se le pasa tumbada y, además, en esa postura siente que no puede respirar, siente mucha angustia, no tiene ganas de comer, incluso tiene náuseas. En este momento dice que le duele un 7/10. El dolor empezó cuando volvió a casa después de visitar a su hermana, tras subir las escaleras.
¿Cómo resumirías las características del dolor según la mnemotecnia ALICIA?
RESPUESTA:
A: Dolor apareció tras subir las escaleras y en un momento emocionalmente intenso.
L: Epigastrio
I: Le llega hasta la espalda
C: “Angustia”, anorexia y nauseas. El hijo comentó también palidez y sudoración.
I: 7/10
A: Agravantes /Concomitantes: No cede con reposo, al tumbarse dice que le cuesta respirar. No mejora con antiácidos.
A: Aparición
L: Localización
I: Irradiación
C: Concomitantes
I: Intensidad
A: Agravantes /Concomitantes:
Este es su ECG y sus Constantes vitales: FC: 48 TA: 175/90, sat: 92%, FR:25
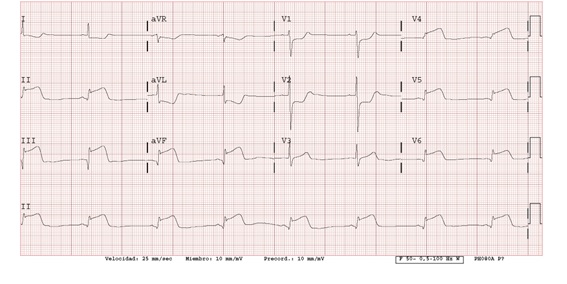
Viendo la clínica y el ECG ¿Cree que el proceso es grave?
RESPUESTA:
El proceso parece grave. La clínica del paciente implica gravedad. La intensidad,localización y duración del dolor, que no se atenúe con ninguna medida y los concomitantes como la falta de aire, desaturación y debilidad son preocupantes.
Además, el ECG también asociado a esta clínica también implica gravedad.
¿Sabrías rellenar los siguientes elementos del ECG? FC - Ritmo - Eje - Ondas - Intervalos - Segmentos
RESPUESTA:
FC: 48 lpm ¿cómo lo sé? En este caso como va tan lento uso el truco de contar los QRS (8 en este caso) y lo multiplico por 6. Ya que la tira de ECG son 10 seg, si lo multiplico por 6 ya tengo la frecuencia en 60 segundos.
Ritmo: Regular ¿Cómo lo sé? Aparentemente es regular, pero si quiero estar seguro, cojo un papel, marco la distancia entre dos QRS y la desplazo para ver si siempre están a la misma distancia.
Eje: Eje normal. ¿Cómo lo sé? Con un truco que si se cumple es muy fácil. Para que el eje sea el normal tiene que ir hacia abajo y hacia la izquierda, el vector va en dirección a AvF (F de foot, pie, es decir está abajo) y en dirección a la derivación I (que va de derecha a izquierda). Si el QRS es positivo en esas derivaciones el eje es normal.
Ondas: Se ven ondas P antes de cada QRS, el QRS es estrecho (en algunas derivaciones puede parecer ancho pero eso es porque el segmento ST está alterado, para poder medirlo bien mirarlo en las derivaciones V1-V3, mide menos de 3 mm). La onda T parece más alta de lo normal, supera la altura de la R del QRS en muchas derivaciones.
Intervalos: El intervalo PR es normal (menos de 5mm o 5 cuadraditos) y es constante. El intervalo QT parece normal, es menor de la mitad de la distancia entre QRS-QRS.
Segmentos: En el segmento ST vemos una alteración importante, elevación patológica en II, III, AVF y precordiales laterales. Descenso patológico en I, AVR, V1, V2 y AVL.
¿Qué sería lo que más nos preocupa de este ECG?
RESPUESTA:
Sin duda la frecuencia baja y la elevación de ST que parece sugerir un infarto. Esto además asociado a una clínica de dolor (aunque sea atípico) nos indica que la paciente es probable que tenga un SCA.
La paciente es trasladada al box vital y se hace un aviso a la unidad de cateterismo. Mientras se prepara para trasladarla a hemodinámica. Se le administra antiagregantes y nitroglicerina SL.
¿Qué habría que tener cerca de esta paciente?
RESPUESTA:
Siempre un desfibrilador preparado. El mayor riesgo es que la paciente haga una arritmia maligna por la isquemia. Ante sospecha de SCA siempre desfibrilador a pie de cama si es posible.
Y ahora a modo de reflexión podemos preguntarnos, ¿qué habría pasado con esta paciente si en lugar de este ECG hubiera tenido un ECG normal o no tan claramente patológico?
Y ahí está el kit de la cuestión sobre este tipo de pacientes. Nunca infravalorar la clínica y la impresión de gravedad. Si la clínica parece de gravedad pero el ECG no muestra nada hay que seguir investigando y observando. Las mujeres tienen cuadros de dolor torácico isquémico atípicos y en ocasiones sus síntomas se confunden con gastro intestinales o psiquiátricos. Puede que el infarto tarde en dar la cara, o que la patología de la paciente sea de otro tipo (una disección aórtica, por ejemplo), debemos estar vigilantes y mantener en observación a la paciente.