Loira Fernández
Instructora del CSC, especialista en paciente politraumatizado
En el post de esta semana, os traemos el top 3 de las cosas que “siempre se han hecho así” durante la atención al paciente politraumatizado, centrándose en prácticas no basadas en la evidencia científica.
1. “Todo paciente politraumatizado tiene una lesión medular hasta que se demuestre lo contrario: Collarín por si acaso”
De todos es sabido que, durante la atención inicial al paciente politraumatizado se considera imprescindible el control cervical bimanual y la colocación de collarín cervical, pero; ¿está siempre indicada esta restricción de la movilidad cervical? La respuesta es NO.
La última evidencia científica al respecto demuestra, no solo que no se debe colocar collarín a todo paciente politraumatizado, sino que, además, el uso de estos dispositivos de inmovilización puede perjudicar al paciente. Algunos estudios evidencian que la simple colocación del collarín puede producir eventos adversos, tales como aumento de la presión intracraneal, aumento del riesgo durante la aspiración de secreciones, dolor cervical en ausencia de lesión o dificultad en la intubación endotraqueal.
El National Emergency X-Radiography Utilization Study (NEXUS) fue diseñado para disminuir la realización de pruebas de imagen en los pacientes con sospecha de lesión cervical, pero, posteriormente, se empezó a utilizar como herramienta de valoración para la necesidad de inmovilización cervical. Los pacientes que cumplen todos los criterios NEXUS se consideran pacientes con bajo riesgo de sufrir lesión cervical y, por ello, debería considerarse el riesgo-beneficio ante la posibilidad de colocación de collarín cervical. Los criterios son los siguientes:
- Nivel de consciencia normal
- No existe evidencia de intoxicación
- Ausencia de déficit neurológico (focal, motor o sensitivo)
- Ausencia de dolor cervical
- Ausencia de lesión “distractora”
En la novena edición del manual de Soporte Vital de Trauma Prehospitalario (PHTLS) podemos encontrar un algoritmo que nos ayudará a tomar la decisión de restringir o no la movilidad vertebral:
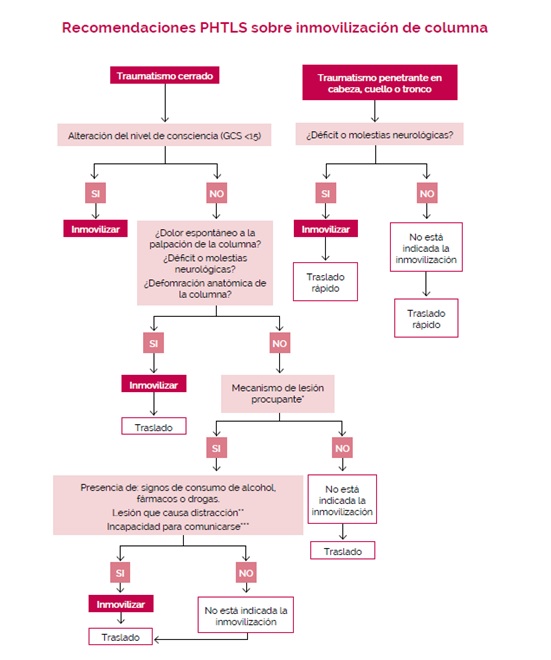

Como podéis observar, no siempre está indicada la inmovilización.
Durante la toma de decisiones en cuanto a la restricción de movilidad cervical en la valoración primaria, se considera fundamental una valoración completa, acompañada de un buen juicio clínico.
2. “Suero a chorro”
¿Cuántas veces habéis escuchado eso de “este paciente ha perdido mucha sangre, coged dos vías grandes y ponedle suero a chorro”?
¿Creéis que esta reanimación agresiva con líquidos es adecuada? Pues, la respuesta también es NO.
Cuando administramos “suero a chorro”, normalmente administramos unos 2000 ml inicialmente. Este rápido aumento de volumen circulante puede producir un aumento significativo del sangrado, si este no está bien controlado, debido al aumento de la presión arterial, y, además, al reponer el volumen con suero en lugar de sangre, los factores de coagulación se diluyen, disminuyendo así la posibilidad de controlar la hemorragia.
La causa más común de shock en el paciente politraumatizado es el shock hipovolémico hemorrágico, relacionado con la pérdida de “volumen con capacidad transportadora de oxígeno”. Y el único volumen que podemos administrar con capacidad de transportar oxígeno es la sangre. Es por ello, por lo que la administración de hemoderivados será nuestra prioridad.
Es cierto que, en atención extrahospitalaria o en determinados servicios, no disponemos de sangre inmediatamente. En estos casos, cada vez está más extendido el concepto de “hipotensión permisiva”, es decir, administrar cristaloides en bolos de 250cc hasta obtener una tensión arterial sistólica mayor o igual a 80mmHg. Una vez alcanzado este objetivo, se debe cerrar el suero para evitar las complicaciones de las que hemos hablado anteriormente.
En resumen, un paciente politraumatizado que está perdiendo mucha sangre no necesita “suero a chorro”, si no un buen control de la hemorragia, una buena valoración XABCDE y reponer la pérdida sanguínea, estando indicada la administración de cristaloides en pequeñas dosis, manteniendo una “hipotensión permisiva” hasta la disposición de hemoderivados como tratamiento definitivo.
3. “El torniquete es el último recurso”
Esta afirmación está totalmente desactualizada. De hecho, según algunas guías, sería la primera o segunda opción.
Cierto es que asociamos más el uso del torniquete a entornos tácticos y bélicos u hostiles, gracias a que su uso y análisis ha sido mayoritariamente en guerras como las de Afganistán o Irak. Pero, según las guías NICE, ante una hemorragia exanguinante, se recomienda la realización de presión directa sobre el lugar de sangrado para intentar detener la hemorragia. Y “ante pacientes con trauma mayor en una extremidad, se debe utilizar el torniquete si la presión directa no es suficiente para controlar una hemorragia que amenaza la vida”.
La 9ª edición del PHTLS también nos recomienda el empleo del torniquete en caso de que la presión directa, vendaje compresivo o agentes hemostáticos no sean capaces de controlar la hemorragia de una extremidad.
En las últimas recomendaciones de AHA (American Heart Association) se indica que “el tratamiento de primera línea ante hemorragias potencialmente mortales en extremidades debe ser el torniquete comercial y debe colocarse lo antes posible tras producirse la lesión”.
El uso de “elevación del miembro” y “presión sobre puntos de presión” se ha dejado de recomendar, ya que no hay suficiente evidencia científica que avale su efectividad.
Actualmente, los torniquetes comerciales que han demostrado mayor efectividad son CAT, EMT Y SWAT-T. Demostrando, además, escasas complicaciones.
La utilización del torniquete ha supuesto un marcado aumento de la supervivencia en pacientes con hemorragia exanguinante. Es por ello, por lo que lo ideal sería que todos los primeros intervinientes en una emergencia tuvieran a su disposición un torniquete homologado, con su respectiva formación y práctica en su colocación, pero en muchas ocasiones esto no es así.
La importancia de estar actualizados
Para tomar decisiones sobre el cuidado de nuestros pacientes debemos realizar una aplicación consciente, explícita y juiciosa de la mejor evidencia científica disponible.
La prioridad en el manejo del paciente politraumatizado crítico es la identificación temprana de las lesiones que puedan comprometer su vida y la realización de una reanimación precoz, según los hallazgos encontrados. Es por ello, por lo que se considera fundamental que todos los profesionales implicados en los cuidados y tratamiento de este tipo de pacientes estén formados y capacitados para poder resolver todas las situaciones que se puedan presentar.
La metodología del curso de Soporte vital de trauma prehospitalario (PHTLS) busca la excelencia en el manejo del paciente politraumatizado y promueve el pensamiento crítico, como fundamento para proporcionar una atención de calidad.
Este curso se basa en la creencia de que, mediante la estimulación de habilidades de pensamiento crítico, así como la adquisición de una buena base de conocimientos, los profesionales estarán capacitados para tomar las mejores decisiones en beneficio de sus pacientes.
El método de enseñanza de esta actividad formativa ha supuesto la estandarización de la valoración y manejo extrahospitalario del paciente politraumatizado crítico.